Aneurizme se definišu kao ograničena proširenja za najmanje 1,5 puta u odnosu na dijametar normalne arterije. Mogu biti sakularne ili fuziformne, a susedni arterijski segmenti su normalne veličine.
Difuzna dilatacija arterija se naziva ektazija, dok je arteriomegalija, ektazija više arterijskih segmenata, obično udruženo sa višestrukim aneurizmama. Kako je arteriomegalija retka, arterijski međusegmenti u većine pacijenata sa višestrukim aneurizmama su normalne veličine.
Difuzna dilatacija arterija se naziva ektazija, dok je arteriomegalija, ektazija više arterijskih segmenata, obično udruženo sa višestrukim aneurizmama. Kako je arteriomegalija retka, arterijski međusegmenti u većine pacijenata sa višestrukim aneurizmama su normalne veličine.
Aneurizme abdominalne aorte (AAA)
Predstavljau po učestalosti 13. uzrok smrti, odgovorne za više od 15.000 smrti godišnje. Zasnovano na obdukcionim nalazima, učestalost AAA u pacijenata starih 60-70 godina, je 4% u muškaraca a 1% u žena.
Bitno za dijagnozu
- Nagli nastup bola u trbuhu/leđima
- Hipotenzija
- Pulsirajuća masa u trbuhu
Opšta razmatranja
Promer normalnog Ao se postepeno smanjuje idući od Tx prema bif. Ao, veći je u muškarca nego u žene i sa starenjem se uvećava. Stoga, tačna definicija AAA se individualno razlikuje. Za praktične potrebe je od koristi kao kriterijum minimalna veličina d-m od 3 cm.
AAA su 4-6 puta češće u muškaraca nego u žena, a učestalost se u oba pola uvećava sa starenjem. U poslednjih 30 godina, učestalost je uvećana 4-struko, odražavajući kako češće otkrivanje usavršenim imaging tehnikama, tako i realno povećanje, za starenje vezane, učestalosti AAA (»age-adjusted AAA incidence«).
Infrarenalna Ao je najčešće sedište klinički značajnih aneurizmi. Među AAA koje se hirurški reparišu, oko 95% su iR; svega 5% zahvataju supraR Ao. U 50% slučajeva su ekstenzivnom AAA zahvaćene i Il aa.; izolovane aneurizme Il aa., pak, su retke. Izolovana aneurizma sR Ao, bez udružene torakalne ili iR komponente, su krajnje retke. Češća je udruženost torakalne aneurizme, koju ima do 12% pacijenata sa AAA.
Periferne aneurizme (F ili P) postoje u oko 15% pac. sa AAA. Uporedo sa razvojem dilat. Ao može doći i do elongacije, dovodeći do tortuoznosti aneurizme Ao i Il aa.
AAA su 4-6 puta češće u muškaraca nego u žena, a učestalost se u oba pola uvećava sa starenjem. U poslednjih 30 godina, učestalost je uvećana 4-struko, odražavajući kako češće otkrivanje usavršenim imaging tehnikama, tako i realno povećanje, za starenje vezane, učestalosti AAA (»age-adjusted AAA incidence«).
Infrarenalna Ao je najčešće sedište klinički značajnih aneurizmi. Među AAA koje se hirurški reparišu, oko 95% su iR; svega 5% zahvataju supraR Ao. U 50% slučajeva su ekstenzivnom AAA zahvaćene i Il aa.; izolovane aneurizme Il aa., pak, su retke. Izolovana aneurizma sR Ao, bez udružene torakalne ili iR komponente, su krajnje retke. Češća je udruženost torakalne aneurizme, koju ima do 12% pacijenata sa AAA.
Periferne aneurizme (F ili P) postoje u oko 15% pac. sa AAA. Uporedo sa razvojem dilat. Ao može doći i do elongacije, dovodeći do tortuoznosti aneurizme Ao i Il aa.
Patofiziologija
AAA su izraz degenerativnog procesa koji se često pripisuje aterosklerozi, zbog starosti pacijenata i uvek prisutne ateroskleroze njihovih arterija. Ovom teorijom se, međutim, ne objašnjava alternativni razvoj OB (!) u mnogim a-s aortama, što ukazuje na složeniji uzrok AAA. Tunika medija norm. Ao se sastoji od vlakana elastina i kolagena sa glatkim mišićnim ćelijama i matriksom. Poznato je da u normalnom Ao El omogućava popustljivost, dok je za čvrstinu i otpornost zida odgovoran Kolagen. Štaviše, u eksprerimentalnim modelima, razgradnja elastina vodi dilataciji Ao, dok digestija kolegena za posledicu ima rupturu Ao.
Histološki, AAA pokazuju fragmentaciju elasticnih slojeva i smanjen sadržaj elastina. U krajnjem ishodu, aneurizma Ao odlikuje istanjena i fibrozna medija sa svega nekoliko preostalih slojeva elastina. As intime je tipična, dok je proces degeneracije medije ono što aneurizme razlikuje od zadebljanja intime i medije svojstvenog okluzivnoj a-s. Sa rastom AAA, na površinu intime se u sve većoj količini odlažu slojevi tromba.
U fiziološkom procesu remodelovanja matriksa arterijskog zida, elastin i kolagen se neprekidno sintetišu od strane glatkih mišićnih ćelija. Ao i istovremeno razgrađuju pod dejstvom proteinaza. Poremećaj ravnoteže ovih procesa bi mogao biti odgovoran za razvoj AAA. U zidu aneururizme aorta su nađeni povećani nivoi elastinaze i smanjenje elastina, u poređenju sa normalnim ili aortama u pacijenata sa OB. U većim aneurizmama, naročito u onim koje su rupturisale, nađeno je povećanje kolagenaze i smanjenje kolagena. Povećana aktivnost proteinaza bi mogla poticati od njihove hiperprodukcije ili od smanjenog nivoa inhibitora. U nekih pacijenata sa AAA je pokazano smanjenje nivoa inhibitora proteinaze (tkivni inh. metaloproteinaze-1 i α1-antitripsin).
Ao se pripisuje hemodinamskim i strukturnim uticajima. Talasi odbijeni od bif. Ao pojačavaju pulsiranje i napetost zida nerastegljive, a-s Ao. Povećanje pulsativnosti Ao usled porasta perifernog otpora iz drugih razloga, kao što je amputacija DE, takođe povećava učestalost AAA. Razlike u građi iR Ao bi takođe mogle uticati na sklonost razvoja aneurizma na ovoj lokaciji.
Histološki, AAA pokazuju fragmentaciju elasticnih slojeva i smanjen sadržaj elastina. U krajnjem ishodu, aneurizma Ao odlikuje istanjena i fibrozna medija sa svega nekoliko preostalih slojeva elastina. As intime je tipična, dok je proces degeneracije medije ono što aneurizme razlikuje od zadebljanja intime i medije svojstvenog okluzivnoj a-s. Sa rastom AAA, na površinu intime se u sve većoj količini odlažu slojevi tromba.
U fiziološkom procesu remodelovanja matriksa arterijskog zida, elastin i kolagen se neprekidno sintetišu od strane glatkih mišićnih ćelija. Ao i istovremeno razgrađuju pod dejstvom proteinaza. Poremećaj ravnoteže ovih procesa bi mogao biti odgovoran za razvoj AAA. U zidu aneururizme aorta su nađeni povećani nivoi elastinaze i smanjenje elastina, u poređenju sa normalnim ili aortama u pacijenata sa OB. U većim aneurizmama, naročito u onim koje su rupturisale, nađeno je povećanje kolagenaze i smanjenje kolagena. Povećana aktivnost proteinaza bi mogla poticati od njihove hiperprodukcije ili od smanjenog nivoa inhibitora. U nekih pacijenata sa AAA je pokazano smanjenje nivoa inhibitora proteinaze (tkivni inh. metaloproteinaze-1 i α1-antitripsin).
Ao se pripisuje hemodinamskim i strukturnim uticajima. Talasi odbijeni od bif. Ao pojačavaju pulsiranje i napetost zida nerastegljive, a-s Ao. Povećanje pulsativnosti Ao usled porasta perifernog otpora iz drugih razloga, kao što je amputacija DE, takođe povećava učestalost AAA. Razlike u građi iR Ao bi takođe mogle uticati na sklonost razvoja aneurizma na ovoj lokaciji.
Imuni mehanizmi su od mogućeg doprinosa u razvoju AAA
U poređenju sa normalnim aortama, u aneurizmama je nađeno povećano prisustvo zapaljenjskih ćelija, imunoglobulina i citokina.
Inflamatorne ćelije su važan mogući izvor kolagenaze ili elastaze, koje mogu proizvesti strukturno oštećenje; nije utvrđena jasna povezanost prisustva ovih ćelija sa lokalnim gubitkom elastina i kolagena.
Inflamatorne ćelije su važan mogući izvor kolagenaze ili elastaze, koje mogu proizvesti strukturno oštećenje; nije utvrđena jasna povezanost prisustva ovih ćelija sa lokalnim gubitkom elastina i kolagena.
Uticaj genetskog nasleđa na pojavu AAA
Ovaj uticaj na pojavu AAA je je još uvek u fazi ispitivanja.
Pol i porodična anamneza
Zbog svoje velike incidence i sklonosti rupturi., AAA su 10. po učestalosti uzrok smrti muškaraca starijih od 55 god. (u SAD). U muškaraca se AAA počinju javljati u dobi od 50 godina, a vrhunac učestalosti dostižu u 80 godini.
Kod žena se, čini se, počinju javljati kasnije, počev od 70 godina, a najveću učestalost dostižući u dobi od 90 godina.
Proučavanja pacijenata koji se podvrgavaju reparaciji AAA ukazuju da je porodična anamneza važan predskazatelj razvoja anomalije, 15-25% pacijenata sa AAA ima bliskog srodnika (»first-degree relative«) sa AAA, u poređenju sa svega 2-3% (kontrolnih) pacijenata bez AAA. Obrnuto, 8% prvostepenih srodnika pacijenata sa AAA ima klinički manifestnu AAA. Porodična pojava AAA je češća među srodnicima pacijenata ženskog pola. U hiruškim serijama, 35% pacijenata sa pozitivnom porodičnom anamnezom su žene, a među pacijentima bez porodične AAA žene čine svega 14% . Štaviše, učestalost rupture AAA u žena sa familijarnim AAA je 30%, prema 17% u pacijenata muškog pola sa familijarnim AAA.
Kod žena se, čini se, počinju javljati kasnije, počev od 70 godina, a najveću učestalost dostižući u dobi od 90 godina.
Proučavanja pacijenata koji se podvrgavaju reparaciji AAA ukazuju da je porodična anamneza važan predskazatelj razvoja anomalije, 15-25% pacijenata sa AAA ima bliskog srodnika (»first-degree relative«) sa AAA, u poređenju sa svega 2-3% (kontrolnih) pacijenata bez AAA. Obrnuto, 8% prvostepenih srodnika pacijenata sa AAA ima klinički manifestnu AAA. Porodična pojava AAA je češća među srodnicima pacijenata ženskog pola. U hiruškim serijama, 35% pacijenata sa pozitivnom porodičnom anamnezom su žene, a među pacijentima bez porodične AAA žene čine svega 14% . Štaviše, učestalost rupture AAA u žena sa familijarnim AAA je 30%, prema 17% u pacijenata muškog pola sa familijarnim AAA.
Dijagnoza
A. Fizikalni pregled
Mada se AAA mogu otkriti fizikalnih pregledom, njegova osetljivost zavisi od veličine aneurizme, gojaznosti pacijenta, veštine ispitivača, i usmerenosti pregleda. U populacionoj studiji senzitivnost fizikalnih pregleda u otkrivanju AAA većih od 3,5 cm je bila svega 15%. S druge strane, na AAA se može neopravdano posumnjati u mršavih pacijenta sa Ao prominentnom, ali normalnih veličine, ili u pacijenata sa masom koja prepokriva Ao i prenosi naglašen puls. Tačnost merenja veličine AAA fizikalnim pregledom je mala, sa precenjivanjem (!) veličine pod uticajem struktura između zida trbuha i Ao. Stoga je u pacijenata (naročito u muškaraca starijih od 60 godina) koji se žale na akutni bol u trbuhu/leđima potrebno isključiti dg. AAA putem imaging pregleda.
B. Znaci i simptomi
Većina AAA (oko 75%) ne izaziva simptome pre eventualne rupture. Neki pacijenti sa AAA osete nagli bol u trbuhu/leđima i bivaju podvrgnuti hitnoj l-t pod sumnjom na rupturu, da bi se našlo odsustvo krvarenja. Ove AAA, koje su obično osetljive i mogu imati okolni ogr. edem, su nazvane naglo šireće (»acutely expanding aneurysms«) i smatraju se neposrednom pretečom rupture! Na takve otpada 8-26% AAA eksplorisanih pod pretpostavkom rupture.
Ruptura aneurizme podrazumeva prekid zida aorte sa ekstravazacijim krvi. Izraženost posledične hipotenzije i šoka zavisi od obilnosti krvarenja i kompenzatornog kapaciteta KVS. Iako klasična klinička slika RAAA obuhvata bol u trbuhu/leđima, hipotenziju, i pulsirajuću abdominalnu masu, sva 3 nalaza su zastupljeni u svega 20% pacijenata sa potvrđenom rupturom AAA.
Većina pacijenata sa RAAA ispoljava makar prolaznu hipotenziju, koja tokom više sati prelazi u očitu hipotenziju i šok. Retko se dešava da ruptura bude efikasno zadržana unutar rPt, tako da simptomi perzistiraju danima ili čak nedeljama. Slika koju takvi pacijenti ispoljavaju imponuje kao akutno ili hronično zapaljenje, što zbunjuje u dgijagnozi.
Većina RAAA u pacijenata koji prežive tako dugo da im se ukaže lekarska pomoć je ruptura u retroperitonealni prostor, uz zadržano krvarenje koje proizvodi RPH. Obdukcije ukazuju da 18% AAA rupturira napred u peritonealnu duplju a 82% pozadi u retroperitonealni prostor. Posledica je akutni bol u leđima, slabini, i trbuhu, nekada sa širenjem u butinu, preponu, ili testise. Raslojavanje susednog tkiva od strane izlivene krvi može dovesti do pojave ekhimoza u predelu slabine (Grey Turner-ov znak), skrotuma, ili butina.
Ponekad, velika AAA uzrokuje simptome lokalne kompresije (npr. ranu sitost, mučninu ili povraćanje usled kompresije duodenuma, hidronefrozu od kompresije uretera, ili flebotrombozu izazvanu iliokavalnom venskom kompresijom). Erozija susednih kičmenih pršljenova od strane AAA, može proizvesti bol u leđima. I bez takve zahvaćenosti kosti, AAA mogu uzrokovati hronični bol u leđima ili trbuhu koji je nejasan i neodređen. Mogući su i simptomi akutne ishemije, usled distalne embolije fragmenata tromba iz aneurizme, ili zbog akutne okluzije(!)aneurizme uzrokovane verovatno lokalnom distenzijom unutar obimnog intraluminalnog tromba. Embolija je mnogo češća od akutne tromboze, ali skupa uzev se registruju u manje od 2-5% pacijenata. U pacijenata sa distalnom embolijom se uvek mora imati u vidu proksimalna aneurizma kao mogući izvor, naročito u odsustvu manifestacija OB (tj. sa normalnim perifernim pulsevima).
Ruptura aneurizme podrazumeva prekid zida aorte sa ekstravazacijim krvi. Izraženost posledične hipotenzije i šoka zavisi od obilnosti krvarenja i kompenzatornog kapaciteta KVS. Iako klasična klinička slika RAAA obuhvata bol u trbuhu/leđima, hipotenziju, i pulsirajuću abdominalnu masu, sva 3 nalaza su zastupljeni u svega 20% pacijenata sa potvrđenom rupturom AAA.
Većina pacijenata sa RAAA ispoljava makar prolaznu hipotenziju, koja tokom više sati prelazi u očitu hipotenziju i šok. Retko se dešava da ruptura bude efikasno zadržana unutar rPt, tako da simptomi perzistiraju danima ili čak nedeljama. Slika koju takvi pacijenti ispoljavaju imponuje kao akutno ili hronično zapaljenje, što zbunjuje u dgijagnozi.
Većina RAAA u pacijenata koji prežive tako dugo da im se ukaže lekarska pomoć je ruptura u retroperitonealni prostor, uz zadržano krvarenje koje proizvodi RPH. Obdukcije ukazuju da 18% AAA rupturira napred u peritonealnu duplju a 82% pozadi u retroperitonealni prostor. Posledica je akutni bol u leđima, slabini, i trbuhu, nekada sa širenjem u butinu, preponu, ili testise. Raslojavanje susednog tkiva od strane izlivene krvi može dovesti do pojave ekhimoza u predelu slabine (Grey Turner-ov znak), skrotuma, ili butina.
Ponekad, velika AAA uzrokuje simptome lokalne kompresije (npr. ranu sitost, mučninu ili povraćanje usled kompresije duodenuma, hidronefrozu od kompresije uretera, ili flebotrombozu izazvanu iliokavalnom venskom kompresijom). Erozija susednih kičmenih pršljenova od strane AAA, može proizvesti bol u leđima. I bez takve zahvaćenosti kosti, AAA mogu uzrokovati hronični bol u leđima ili trbuhu koji je nejasan i neodređen. Mogući su i simptomi akutne ishemije, usled distalne embolije fragmenata tromba iz aneurizme, ili zbog akutne okluzije(!)aneurizme uzrokovane verovatno lokalnom distenzijom unutar obimnog intraluminalnog tromba. Embolija je mnogo češća od akutne tromboze, ali skupa uzev se registruju u manje od 2-5% pacijenata. U pacijenata sa distalnom embolijom se uvek mora imati u vidu proksimalna aneurizma kao mogući izvor, naročito u odsustvu manifestacija OB (tj. sa normalnim perifernim pulsevima).
C. Vizualizujući (»Imaging«) pregledi
Kako je većina pacijenata sa AAA bez simptoma, ne iznenađuje da se AAA često slučajno otkrivaju imaging pregledima povodom drugih simptoma koji nisu u vezi sa aneurizmom. Zahvaljujući široj primeni UZ, KT, i MR, sa preciznim dgijagnostifikovanjem i merenjem, češće se otkrivaju i veoma male AAA.
- Ultrasonografija (US) – Najjeftinija je i najčešće primenjivana metoda pregleda, naročito za inicijalnu proveru sumnje na AAA pobuđene fizikalnim pregledom, kao i za praćenje malih AAA. U pogledu merenja veličine, tačnije je merenje AP nego bočnog promera (tačnost oko 3 mm). Ultrasonografija ne može sa sigurnošću utvrditi prisustvo retroperitonelanog krvarenja, a često ni tačno odrediti gornju granicu AAA.
- Kompjuterizovana tomografija – Skuplja je od US i podrazumeva izlaganje zračenju, ali je preciznija i tačnije određuje opseg AAA. Tehnika spiralne-KT omogućuje brzu sliku sa boljom rezolucijom visceralnih grana Ao. KT je od naročite koristi u isključenju eventualno zadržane rupture u pacijenata sa neznatnim simptomima, za definisanje proksimalne ekstenzije AAA, i za otkrivanje neočekivane patologije, poput inflamirane aneurizme.
- Magnetna rezonanca i angiografija MR – Iako ređe na raspolaganju, MR je uporediva sa KT, uz prednost izbegavanja zračenja. Uz naročitu opremu tkđ. je izvodljiva i MRA, kao neinvazivna tehnika vizuelnog arterijskog protoka u kombinaciji sa prostornom rezolucijom AAA i susednih arterija. Ova metoda, još uvek u fazi evaluacije, bi mogla zameniti preoperativno ispitivanje a-g i KT ukoliko joj se poboljša rezolucija za visceralnih arterija.
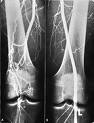
- Arterigrafija – Nije precizna tehnika u utvrđivanju prisustva niti u određenoj veličini AAA, zbog tromba koji se obično nalazi u aneurizmi i koji smanjuje kontrastom-punjeni lumen. Korisna je, pre operativna reparacija AAA, naročito u pacijenata sa utvrđenom ili suspektnom R, Me, ili Il OB, što može modifikovati strategiju hiruškog pristupa. Sa pojavom KT visoke rezolucije i MR, mnogi hirurzi veruju da rutinska a-g nije isplativa (»cost-effective«), osim ukoliko specifični klinički faktori ukazuju na mogućnost komplikacija operacije: hipertenzija ili R insuf., simptomi ishemije creva, oslabljeni F pulsevi, sR pružanje aneurizme, i anomalije poput potkovičastog ili karličnog bubrega. A-g nema moć otkrivanja udružene neočekivane patologije poput holelitijaze, intraabdominalnog maligniteta, venskih anomalija, i velikih Il anomalija, ali otkriva multiple R aa. i definiše prolaznost aMI i karličnu cirkulaciju, što može biti od velikog značaja. za adekvatnost karlične cirkulacije postoperativno.
Faktori rizika
Činioci koji znatno povećavaju učestalost AAA u »screening« studijama su KB, HT, PAOB, pušenje, i HOBP. Zavisno od zastupljenosti ovih FR, UZ screening studije otkrivaju asimptomatska AAA sa različitim Pv. U odabranih pacijenata sa višestrukim FR, AAA se otkrivaju sa učestalošću i do 35% (HT+HOBP). Periferna aneurizma povećava mogućnosti AAA. Među pacijentima sa P aneurizmom, 41% imaju AAA, dok je to slučaj u 66% pacijenata sa F aneurizmom.
Odluka za elektivnu repararaciju
AAA zavisi u svakom pojedinačnom slučaju od brižljivog vaganja rizika rupture. AAA s jedne, i rizika elektivne operacije s druge strane, i to u kontekstu očekivanog životnog veka pacijenta.
A. Rizik rupture AAA
Nezavisne studije su utvrdile da se rizik rupture AAA uvećava sa veličinom aneurizme, HT, i HOBP. Veličina je najšire prihvaćeni predskazatelj rupture AAA i uobičajeni kriterijum za elektivnu repararaciju. HT je »intuitivni« FR prema Laplaceovom zakonu, po kome je napetost u zidu aneurizme, odgovoran za rupturu, jednaka proizvodu krvnog pritiska i poluprečnika AAA (t = p x r).
HOBP i bronhiektazija se takođe smatraju važnim nezavisnim predskazateljima rupture AAA, i udružene sa HT, čini se, objašnjavaju zašto rupture i neke male AAA. Mehanizam povezanosti rupture AAA i HOBP je nejasan, ali bi mogao biti u vezi sa povećanom (proteoliznom) razgradnjom VT kako u zidu Ao tako i u parenhimu pluća. Sugerisano je i da neki drugi, manje izvesni činioci, poput pušenja, naglog porasta AAA, i pozitivna porodična anamneza, takođe povećavaju rizik rupture AAA.
AAA se, uopšte uzev, uvećavaju nelinearno, po godišnjoj stopi od 10% dijametra. Prema tome, veće aneurizme rastu brže! Veći pulsni pritisak (sistolni minus dijastolni) korelira sa bržim porastom. Da li brži rast AAA podrazumeva i češću rupturu (nezavisno od apsolutne veličine), nije dokazano.
HOBP i bronhiektazija se takođe smatraju važnim nezavisnim predskazateljima rupture AAA, i udružene sa HT, čini se, objašnjavaju zašto rupture i neke male AAA. Mehanizam povezanosti rupture AAA i HOBP je nejasan, ali bi mogao biti u vezi sa povećanom (proteoliznom) razgradnjom VT kako u zidu Ao tako i u parenhimu pluća. Sugerisano je i da neki drugi, manje izvesni činioci, poput pušenja, naglog porasta AAA, i pozitivna porodična anamneza, takođe povećavaju rizik rupture AAA.
AAA se, uopšte uzev, uvećavaju nelinearno, po godišnjoj stopi od 10% dijametra. Prema tome, veće aneurizme rastu brže! Veći pulsni pritisak (sistolni minus dijastolni) korelira sa bržim porastom. Da li brži rast AAA podrazumeva i češću rupturu (nezavisno od apsolutne veličine), nije dokazano.
B. Male AAA
Prilično neslaganje postoji u pogledu rizika ru. malih AAA (<4-5 cm u promeru), a time i u pogledu opravdanosti njihove elekt. repar. Prema nalazima obdukcija, 24% AAA d-m 4-5 cm je ru. u trenutku nastupa smrti, kao i 10% AAA manjih od 4 cm. Ovi nalazi, verovatno precenjuju rizik rupture AAA, s obzirom da se obdukcije češće izvode posle naprasnih smrti nejasnog uzroka. Studije praćenja pacijenata sa malim AAA razičito procenjuju rizik rupture na 0,4–5,4% godišnje...
Većina hirurga se slaže da AAA od 5 cm opravdavaju elektivne reparacije u pacijenata sa malim rizikom. Neki, pak, predlažu »selektivni pristup«, sa UZ praćenjem veličine malih AAA svakih 6 meseci i operacije onih pacijenata u kojih se registruje rapidni porast AAA (≥1 cm/god.) ili simptomi indikativni za ekspanziju, ili čija AAA dostigne određeni kritični (»treshhold«) d-m (npr. 6 cm).
3-god. ishod takvog pristupa je takav da su 27% pacijenata bili živi, bez reparacije AAA; 29% su umrli zbog drugih razloga; u 39% je bila potrebna elektivna ili hitna reparacija AAA; a u 4% pacijenta je došlo do rupture AAA. Takva česta potreba elektivne reparacije AAA tokom praćenja nameće pitanje o eventualnoj isplativosti rane elektivne reparacije odmah po dg. AAA, jer bi tako bila izbegnuta ruptura, pacijent bi se operisao u mlađoj dobi (i, pretpostavka je, zdraviji), a operacije manjih AAA bi mogla biti i manje komplikovane.
Kompjuterska analiza je ukazala da rana operacija, čak i za AAA od 4 cm u mlađih pacijenata, ima prednost u pogledu preživljavanja u odnosu na išćekivanje porasta na 5 cm. Analiza isplativosti ukazuje da je rana reparacija takvih AAA od 4 cm isplativa ako je godišnja stopa ruture AAA 3% i veća, Mt elekt. op. 5% i manji, a starost pacijenta 70 i manje godina.
Većina hirurga se slaže da AAA od 5 cm opravdavaju elektivne reparacije u pacijenata sa malim rizikom. Neki, pak, predlažu »selektivni pristup«, sa UZ praćenjem veličine malih AAA svakih 6 meseci i operacije onih pacijenata u kojih se registruje rapidni porast AAA (≥1 cm/god.) ili simptomi indikativni za ekspanziju, ili čija AAA dostigne određeni kritični (»treshhold«) d-m (npr. 6 cm).
3-god. ishod takvog pristupa je takav da su 27% pacijenata bili živi, bez reparacije AAA; 29% su umrli zbog drugih razloga; u 39% je bila potrebna elektivna ili hitna reparacija AAA; a u 4% pacijenta je došlo do rupture AAA. Takva česta potreba elektivne reparacije AAA tokom praćenja nameće pitanje o eventualnoj isplativosti rane elektivne reparacije odmah po dg. AAA, jer bi tako bila izbegnuta ruptura, pacijent bi se operisao u mlađoj dobi (i, pretpostavka je, zdraviji), a operacije manjih AAA bi mogla biti i manje komplikovane.
Kompjuterska analiza je ukazala da rana operacija, čak i za AAA od 4 cm u mlađih pacijenata, ima prednost u pogledu preživljavanja u odnosu na išćekivanje porasta na 5 cm. Analiza isplativosti ukazuje da je rana reparacija takvih AAA od 4 cm isplativa ako je godišnja stopa ruture AAA 3% i veća, Mt elekt. op. 5% i manji, a starost pacijenta 70 i manje godina.
C. Kardijalni rizik
U preoperativnoj proceni rizika sa aspekta kardijalnog statusa, od koristi su klinički kriterijumi. Angina, anamnestički podatak o ranijem IM, Q-zubac na EKG, ventrikularna aritmija, kongestivna insuficijencija srca, dijabet, i starost preko 75 god., povećavaju opasnost od srčanih komplikacija posle operacije (nestabilna AP, IM, ish. KIS, ili srčana smrt). Razne kombinacije ovih FR (»Goldman, Detsky, Eagle«) su korišćene kao kriterijum perioperativnog srčanog Mb. U prisustvu manjeg broja FR, senzitivnost u isključuje postoperativne srčane komplikacije varira od 54% do 92%, dok specifičnost u predviđanju takvog događaja raste od 26% na 94% sa povećavanjem broja FR. Dobro je poznato da pacijenti sa AAA imaju veliku Inc KB. U seriji pacijenata sa AAA podvrgnutih rutinskoj preoperativnoj koronarografiji, 6% je imalo normalni aa., 29% je imalo blagu do umerenu KB, 29% odmaklu kompenzovanu KB, 31% je imalo tešku korektabilnu, a 5% tešku nekorektivnu KB. Pacijenti bez kliničkih manifestacija KB imali su u 18% tešku korektabilnu KB, dok su pacijrnti sa klinički suspektnom KB takve lezije imali u 44%. Nemogućnost tačne preoperativne procene srčanog rizika primenom standardnog kliničkog ispitivanja doveo je do uvođenja niza osetljivijih i savršenijih tehnika.
- Radionuklidna talijum-scintigrafija - Ova metoda uspešno prikazuje područje starog IM (ne preuzima izotop). U kombinaciji sa provokacionim fizičkim vežbanjem otkriva područja marginalne perfuzije (odloženo preuzimanje Th ili redistribucija) koja su podložna infarktu! Kako su mnogi pacijenti sa AAA zbog ograničene sposobnosti fizičkog naprezanja nepodobni za test fizičkim opterećenjem, dipiridamol (Persantine®) talijum–scintigrafija (DTS), koja izazivanjem kororonarne vazodilatacije oponaša fizički stres, je dobra zamena. Ova metode je veoma osetljiva (pacijenti bez ishemije je izložen riziku postoperativno IM 0-10%), ali je male specifičnosti, budući da samo 25-50% pac. sa poz. testom (tj. sa redistribucijom) zaista pretrpi IM posle operacije. Specifičnost DTS se može povećati kvantifikovanjem opsega ishemije. Od pacijenata sa redistribucijom Th u 2 od 3 razne projekcije (prednja, bočna, kosa) 36% su izloženi riziku postoperativne ishemijske komplikacije, a nijedan pacijent sa redistribucijom u samo 1 projekciji.
- Ehokardiografija – Korisna u proceni stanja srca pre operacije, EhoKG sagledava funkciju zalistaka, kao i globalnu ventrikularnu funkciju putem procene EF. Ustanovljeno je da pacijenata sa znatno smanjenom EF (<35%) imaju Mt koji se može porediti sa onim u pacijenata sa boljom srčanom funkcijom. Ipak, EF je koristan predskazatelj udaljenog preživljavanja posle repararacije. AAA. Stopa 1-god. preživljavanja pacijenata sa EF manjom od 35% je 57%, što je znatno manje od 90% za pacijente sa EF od 35% i većom. Nemoć EhoKG u stratifikovanju ranog postoperativnog rizika je verovatno usled neuspeha u identifikovanju pacijenata sa dobrom srčanom funkcijom uprkos odmakloj KB koji bi zbog perioperativnog stresa mogli razviti IM. Ako se tokom EhoKG infunduje dobutamin (pretežno β1-agonist), pojačava se kontraktilnost normalnog segmenata, dok područja sa marginalnom perfuzijom pokazuju nenormalne pokrete zida (WMA). Kao i DTS, dobutamin-stres-ehokardiografija (DSE) je veoma senzitivna (95%), ali male specifičnosti (29%).
- Kontinuisana EKG (»Holter«) – u pacijenata posle operacije AAA je otkrila čestu pojavu depresije ST-segmenta, koja je korelisala sa razvojem IM, u proseku 2 dana posle operacije. Primena takvog monitoringa i u periodu pre operacije je korelisala sa postopoperativnim IM.
-
Koronarografija – je zlatni standard za sagledavanje detalja koronarne anatomije i za definisanje da li se bolest može lečiti koronarnim bajpasom (CABG) ili putem balon-angioplastike (PTCA). Pacijenti sa neznatnom ili bez KB na k-g, imaju rizik postoperativno. IM blizu 0%. Specifičnost k-g je teže vrednovati, imajući u vidu da ne razvijaju svi pacijenti sa koronarnim lezijama postoperativno IM, naročito uz savršene tehnike perioperativnog lečenja. Pacijenti sa teškom, nekorektabilnom KB podvrgnuti hiruškom lečenju AAA, imaju veću stopu Mt, ali se većina smrtnih ishoda beleži tek posle više god.
D. Rizik operacije
Stopa mortaliteta u elektivnim operacijama AAA u savremenim serijama je manja od 5% i pod velikim je uticajem kardiovaskularne bolesti, bubrežne insuficijencije i bolesti pluća. Bez tih FR, elektivna operacija Mt je manji od 2%, ali se kreće do 50% u prisustvu veoma izraženih sva 3 činioca. Životna dob ne figuriše kao značajan FR većeg Mt posle elektivne reparacije AAA, što ukazuje da je za ishod važna pre fiziološka nego hronološka starost. Starost sama po sebi jeste važan predskazatelj smrti nakon reparacije RAAA, verovatno zbog većeg stresa operacije, a manje rezerve u starijeg pacijenata.
Osim FR vezanih za pacijente, hirurzi ili bolnice koji izvode mali br. repar. AAA ( <5/god.), imaju 2-3 puta veći operativni mortalitet »od normalnog«! Među pacijentima sa RAAA koji stignu do bolnice, mortalitet se kreće u rasponu od 15% do 87%, sa prosekom od 54%. Veći broj specifičnih faktora su ustanovljeni kao predskazatelji većeg rizika smrti od RAAA, uključujući starost preko 75-80 god., ženski pol, upornu preoperativnu hipotenziju uprkos nadoknadi volumena, preoperativni Htc<25-30%, akutne preoperativne abnormalnosti na EKG ili zastoj srca i preoperativne disfunkcije bubrega ili pluća. Najboljim predskazateljem se smatra obilnost krvarenja i izraženost šoka pre reparacije AAA. Nakon slobodne rupture sa krvarenjem u peritonealnu duplju i posledičnim šokom, reparaciju AAA preživi manje od 10% pacijenata. Nasuprot tome, preživljavanje je >80% ako je ruptura AAA praćena samo malim, ograničenim RPH u stabilnog pacijenta.
Itraoperativni faktori za koje je pokazano da korelišu sa velikim Mt tokom reparacije RAAA uključuju masivnu t-f, sR an., slobodnu iPt ru., tehničke poteškoće poput povrede v., i produžena klemovanost Ao. Nijedna kombinacija ovih FR ne predskazuje sa sigurnošću ishod u pojedinih pacijenata, pa stoga u većine pacijenata sa suspektnom rupturom AAA treba pokušati reparaciju, budući da obično nema vremena za duge rasprave o njenoj svrsishodnosti.
Analiza pacijenata umrlih od RAAA ukazuje na prvenstvenu odgovornost 4 činioca: (1) propust da se utvrđena AAA leči elektivno; (2) greške u dijagozi rupture AAA sa posledičnim kašnjenjem u tretmanu; (3) tehn. greška tokom reparacije AAA, obično povreda vena i (4) oklevanje u operativnom lečenju prepoznate ruture AAA. Ne samo da je ruptura AAA udružena sa velikim Mt nego je i krajnje skupa, zbog čestih postoperativnim komplikacijama. Mnogi pacijenti u krajnjem ishodu umiru, ali tek posle dana ili nedelja intenzivnog lečenja sindroma popuštanja više organa (multisystem organ failure, multiple organ system failure-MOSF, multiple organ dysfunction syndrome). Diferencijalna dijagnoza
Osim FR vezanih za pacijente, hirurzi ili bolnice koji izvode mali br. repar. AAA ( <5/god.), imaju 2-3 puta veći operativni mortalitet »od normalnog«! Među pacijentima sa RAAA koji stignu do bolnice, mortalitet se kreće u rasponu od 15% do 87%, sa prosekom od 54%. Veći broj specifičnih faktora su ustanovljeni kao predskazatelji većeg rizika smrti od RAAA, uključujući starost preko 75-80 god., ženski pol, upornu preoperativnu hipotenziju uprkos nadoknadi volumena, preoperativni Htc<25-30%, akutne preoperativne abnormalnosti na EKG ili zastoj srca i preoperativne disfunkcije bubrega ili pluća. Najboljim predskazateljem se smatra obilnost krvarenja i izraženost šoka pre reparacije AAA. Nakon slobodne rupture sa krvarenjem u peritonealnu duplju i posledičnim šokom, reparaciju AAA preživi manje od 10% pacijenata. Nasuprot tome, preživljavanje je >80% ako je ruptura AAA praćena samo malim, ograničenim RPH u stabilnog pacijenta.
Itraoperativni faktori za koje je pokazano da korelišu sa velikim Mt tokom reparacije RAAA uključuju masivnu t-f, sR an., slobodnu iPt ru., tehničke poteškoće poput povrede v., i produžena klemovanost Ao. Nijedna kombinacija ovih FR ne predskazuje sa sigurnošću ishod u pojedinih pacijenata, pa stoga u većine pacijenata sa suspektnom rupturom AAA treba pokušati reparaciju, budući da obično nema vremena za duge rasprave o njenoj svrsishodnosti.
Analiza pacijenata umrlih od RAAA ukazuje na prvenstvenu odgovornost 4 činioca: (1) propust da se utvrđena AAA leči elektivno; (2) greške u dijagozi rupture AAA sa posledičnim kašnjenjem u tretmanu; (3) tehn. greška tokom reparacije AAA, obično povreda vena i (4) oklevanje u operativnom lečenju prepoznate ruture AAA. Ne samo da je ruptura AAA udružena sa velikim Mt nego je i krajnje skupa, zbog čestih postoperativnim komplikacijama. Mnogi pacijenti u krajnjem ishodu umiru, ali tek posle dana ili nedelja intenzivnog lečenja sindroma popuštanja više organa (multisystem organ failure, multiple organ system failure-MOSF, multiple organ dysfunction syndrome). Diferencijalna dijagnoza
Lečenje
A. Perioperaciono
Unapređenje perioperativnog zbrinjavanja je doprinelo značajnom smanjenju Mt i Mb posle operacije AAA. Pristup je individualizovan i uključenje preoperativne primenu antibiotika (obično, cefalosporin) radi smanjenja opasnosti infekcije proteze. Izdašan i.v. pristup, i.a. merenje pritiska i kateteterizacija mokraćne bešike Foleyevim kateterom radi praćenja ureze, su rutinske mere. S obzirom na čestu udruženost srčanih poremećaja, neretko se u cilju praćenja adekvatnosti nadoknade volumena kateteterizuje i Pu. a. Dodatna pogodnost primene ovih katetera je mogućnost merenja pritiska kiseonika u »mešanoj venskoj krvi«.
U prisustvu kliničkih pokazatelja Pu disfunkcije, uputno je pre operacije odrediti polazne vrednosti gasova u arterijskoj krvi i ispititati f. Pu. Renalna funkcija se pre operacije može lako proceniti merenjem ureje i kreatinina u krvi. U pacijenata sa renalnom insuficijencijom, preoperativno a-g se mora izvesti oprezno, zbog mogućeg agravirajućeg učinka i.v. kontrastnog sredstva.
U prisustvu kliničkih pokazatelja Pu disfunkcije, uputno je pre operacije odrediti polazne vrednosti gasova u arterijskoj krvi i ispititati f. Pu. Renalna funkcija se pre operacije može lako proceniti merenjem ureje i kreatinina u krvi. U pacijenata sa renalnom insuficijencijom, preoperativno a-g se mora izvesti oprezno, zbog mogućeg agravirajućeg učinka i.v. kontrastnog sredstva.
B. Anestezija
Gotovo sve repararacije AAA se izvode u opštoj anestesteziji. Dopunska kontrasna epiduralna anestezija (CPDA), započeta pre operacije i nastavljena postoperativno u cilju analgezije, se sve češće koristi. Dalja korist je smanjenje simpatičko-kateholaminskog odgovora na stres, a time, možda, i ređe srčane komplikacije.
Hirurško lečenje
»Reparacija AAA« i »resekcija AAA« su termini koji se koriste za opisivanje savremenih operativnih lečenja AAA, koje se zapravo sastoji od endoaneurizmatskog plasiranja grafta radi ekskluzije aneurizme (Sledeći koraci u elektivnoj reparaciji AAA: Uzdužna aortotomija, sa proksimalnim i distalnim bočnim produžecima, i intaktnim zadnjim zidom. iR smeštaj kleme i »miniklema« na aMI. Otvorena AAA sa odstranjenim slojevitim trombom i šav-ligat. prolaznih Lu aa. Endoaneurizmatski smeštaj tubularnog grafta sa kompletnom proksimalnom anastomozom. Pokrivanje aneurizme preko grafta radi preventivno)
A. Neodložna reparacija
»Prekomernu reanimmaciju« (»overresuscitation«) ovih nestabilnih pacijenata krvlju ili rastvorom soli pre l-t, treba izbegavati, budući da hipertenzija provocira dalju disrupciju aneurizme i krvarenje! Stoga se, u odsustvu znakova moždane ili srčane ishemije, toleriše sistemski pritisak 80-100 mmHg.
Pacijente sa utvrđenom rupturom AAA, i kada su hemodinamski stabilni, treba neodložno uvesti u operacionu salu, gde se može ubrzano sprovesti izvođenje venskih linija, arterijskih katetera i ostala priprema za anesteziju. Trbuh treba obrisati i garnirati pre anestezije, imajući u vidu da anestetikom indukovani gubitak perifernog vaskularnog i tonusa trbušnog zida, može proizvesti naglu hipotenziju! U hiruškom pristupu rupture AAA, naglasak je na brzoj kontroli proksimalne Ao, izbegavanju venske povrede, endoaneurizmatskom stavljanju grafra, adekvekvatoj nadoknadi krvi i derivata, i prevencije hipotermije (raznim načinima zagrevanja pacijenata). Središni rez treba hitro izvesti i proceniti obilnost krvarenja.
Pacijente sa utvrđenom rupturom AAA, i kada su hemodinamski stabilni, treba neodložno uvesti u operacionu salu, gde se može ubrzano sprovesti izvođenje venskih linija, arterijskih katetera i ostala priprema za anesteziju. Trbuh treba obrisati i garnirati pre anestezije, imajući u vidu da anestetikom indukovani gubitak perifernog vaskularnog i tonusa trbušnog zida, može proizvesti naglu hipotenziju! U hiruškom pristupu rupture AAA, naglasak je na brzoj kontroli proksimalne Ao, izbegavanju venske povrede, endoaneurizmatskom stavljanju grafra, adekvekvatoj nadoknadi krvi i derivata, i prevencije hipotermije (raznim načinima zagrevanja pacijenata). Središni rez treba hitro izvesti i proceniti obilnost krvarenja.
B. Elektivna reparacija
- Transperitonealna nasuprot retroperitonealnoj – Ao se može prići kroz transPt rez (središni ili poprečni) ili retroPt pristupom. Poslednjih godina je obnovljen interes za levi rPt pristup, pod utiskom da smanjuje postoperativne plućne komplikacije, ileus, i potrebe za i.v. nadoknadom tečnosti. Relativna indikacija za retroperitonealni pristup uključuje »hostilni« abdominalni usled više ranijih transperitonealnih operacija, stomu zida trbuha, potkovičasti bubreg, inflamatornu aneuriamu, ili moguću potrebu supraR EA ili anastomozu. Relativnu indikaciju uključuje RAAA, udružena intraabdominalna patologija, nesigurnu dijagnoza, levostranu v.kavu.
- Izvođenje operacije – Izlaganje dovoljnog segmenta normalnog Ao proksimalno od AAA može biti teško kroz tPt pristup ako AAA polazi tik ispod R aa. Moguća je ligatuta i presecanje leve R vene. Ako ipak leva Renalna vena mora da se podveže, to treba uraditi na njenom ušću u kavu radi očuvanja kolateralne drenaže preko gonadalne vene.
-
Konkomitantna revaskularizacija – Indikacije su slične onima za izololovane bolesti ovih arterija.
C. Endovaskularna reparacija
Endovaskularni pristup, koji dosta obećava, sastoji se u endovaskularnoj eksklaciji AAA upotrebom stentovanog grafta.
Komplikacije
Opšte komplikacije
Povreda – Vensko krvarenje obično nastaje kao posledica povrede Il ili leve Renalne vene prilikom preparisanja.
Ishemija – Ishemija sigmoidnog kolona posle reparacije AAA je retka, ali veoma teška (»devastating«) komplikacija, čija je verovatnoća veća posle reparacije RAAA. Može nastati kao posledica embolizacije ili ligature donje Me i hipogastričnih arterija.
Ishemija – Ishemija sigmoidnog kolona posle reparacije AAA je retka, ali veoma teška (»devastating«) komplikacija, čija je verovatnoća veća posle reparacije RAAA. Može nastati kao posledica embolizacije ili ligature donje Me i hipogastričnih arterija.
Kardijalne komplikacije
Uprkos brižljivom preoperativnom screeningu i intraoperativnom vođenju, komplikacije od strane srca, naročito infarkt miokarda, predstavljaju najozbiljniju pretnju za pacijenta. Komplikacije ovog tipa su i dalje vodeći uzrok smrti.
Plućne komplikacije
Pneumonija i atelektaza su česte, ali retko i fatalne.
Bubrežne komplikacije
Popuštanje bubrega, danas je retka komplikacija.
Kasne komplikacije
- Pseudoaneurizma
- Infekcija grafta
- Tromboza
- Druge aneurizme
Prognoza
Posle elektivne resekcije AAA, srčane komplikacije su pretežan uzrok smrti, dok su glavni uzroci posle resekcije RAAA sindrom popuštanja organa više organskih sistema.Uzrok kasnih smrti posle resekcije AAA su srčani problemi (44%), rak (15%), šlog (9%), i plućna stanja (6%).
Posebne kliničke slike
Inflamatorne AAA
Odlikuje se izrazitim zadebljanjem zida, naročito spreda i bočno. Ova okolna »ljuska« (»peel«) je izraz intenzivne fibrozujuće zapaljenjske reakcije u adventiciji i periadventicijalno, sa limfocitnim (uglavnom T-limf.) i plazmocitnim ćel. infiltratom. Iako takve promene ukazuju na imuni mehanizam, tačan uzrok nije jasan.
Pacijenti sa inflamatornom AAA se gotovo uvek žale na bol (!), koji je često (>85%) povod za hitnu eksploraciju (!) pod sumnjom na RAAA. U kliničkoj slici su mogući febrilnost, ubrzana SE, i sistemski simptomi, koji unose zabunu u dijagnozu.
Pacijenti sa inflamatornom AAA se gotovo uvek žale na bol (!), koji je često (>85%) povod za hitnu eksploraciju (!) pod sumnjom na RAAA. U kliničkoj slici su mogući febrilnost, ubrzana SE, i sistemski simptomi, koji unose zabunu u dijagnozu.
Inficirane AAA
Može nastati degenerativnim promenama uzrokovanim primarnom infekcijom arterije koja je pre toga bila normalna (<1%) ili sekundarnom infekcijom već razvijene aneurizme. Primarne infekcije Ao, ako je u dovoljnoj meri izražena, može dovesti do degeneneracije Ao, ograničenog prskanja zida, te forme pseudoaneurizme, obično u ograničenom i asimetričnom vidu.
Primarne aortokavalne fistule
Retko, velika ekspandirajuća AAA može erodirati u susednu kavu ili u proksimalnu levu Il venu, proizvodeći direktnu aorto-vensku fistulu. U takvih pacijenata se većinom kao simptom javlja bol koji prati ru. AAA, a retko se razvija hronična, »stabilna« AVF. Ak. ru. AAA u kavu tkđ. može biti udr. sa tipičnijom rPt ru., u kom slučaju AKF može ostati neprepoznata (!) do hitne op.
Primarne aortoenterične fistule
Ekspandirajuće AAA mogu potencijalno erodirati u susedno crevo, obično u 3. ili 4. deo duodenuma zbog njegove blizine AAA. Ova retka, ali dramatična komplikacija je obično udružena sa velikim AAA. Mnogo češća je sekundarna AEF, koja nastaje kao kasna anast. kompl. Ao proteze. Isprva, krv. iz GIT može biti neznatno, manifestujući se melenom ili anemijom, ali neizbežno usledi, često naglo, obilno krv. koje dovodi do hematemeze i šoka. U tip. sl. se AEF ispoljava u prvi mah oskudnim krv. iz sluznice Int, koje nagoveštava (»herald bleeding«) ev. nastup ak. mas. krv. i kolapsa!
Suprarenalne aneurizme
AAA koje se protežu iznad renalne aretrije, ali završavaju ispod dijafragme, se nazivaju suprarenalne i čine oko 5% AAA.
Prirodni tok je slabije definisan, jer se ređe sreću.
Prirodni tok je slabije definisan, jer se ređe sreću.
Udružene anatomske anomalije
Anomalije razvoja bubrega mogu komplikovati reparaciju AAA. Multiple Renalne arterije su relativno česte (15-30%!), dok su karlični bubreg, potkovičasti bubreg, i multipli ureteri retki.
Udružena abdominalna oboljenja
Neretko, AAA se otkriva prilikom ispitivanja neke druge bolesti poput raka prostate, »bolesti Lu diska«, holelitijaze, pa čak i raka kolona. Ako takva AAA opravdava hiruškom reparacijom, mora se doneti odluka koja bolest ima prioritet u lečenju. Opšte smernice su da se prvo leči bolest koja više ugrožava život i da se izbegavaju istovremene operacije, osim ako je u protivnom za očekivati velika stopa komplikacija.
Izolovane aneurizme ilijačne arterije
Izolovane Ilijačne aneurizme, bez udruženih AAA, su retke. Dubok smeštaj u karlici čini otkrivanje fizikalnim pregledom gotovo nemogućim, mada se ponekad velike aneurizme hipogastrike otkrivaju rektalnim pregledom. Najčešće je zahvaćena ilijaka komunis, zatim ilijaka interna, dok je ilijaka eksterna obično pošteđena, iz razloga koji nisu jasni. Upadljiva je pretežna zastupljenost pacijenata muškog pola (5-16:1), a većina pacijenata su starosti 65-75 god. Obično su bez simptoma dok ne rupturiraju.
Autor
Doc. dr
Dragan
Milić
Dr Dragan Milić je Načelnik kardiohirurgije u Nišu i ujedno jedan od najvećih stručnjaka u vaskularnoj hirurgiji. 2010. godine ga je Američko udruženje za vaskularnu hirurgiju proglasilo najboljim vaskularnim hirurgom na...



Mnoštvo stručnih naziva i skraćenica otežava (pa i oneogućuje) dobro razumijevanje materije iako se "slažem" sa komentarima da je dobra.
Pre godinu dana operisao sam stomacnu aortu i ugradneni su mi stentovi u preponama. U zadnjih sedam nada javljaju mi se bolovi u nogama, trnjenje u nogama i nisam u stanju ni dva metara da prepešacim. Molim vas recite mi o čemu se radi
Operisana sam od AAA 2016 kada sam imala 57 god. Jedinu primedbu bih stavila na simtome AAA. Meni su prilikom hodanja uzasno boleli kukovi. Poske svakih 4-5 metara hoda sam od bolova morala da cucnem i tada mi se bol smanjivao. Druge simtone nisam imala pa sam godinu skoro dve godine isla po lekarima. Nisu znali od cega mi se to desava iajo mi prst do oalca poceo plaviti. Tada sam vec jedva hodala. Tada mi je jedna poznanica savetovala da odradim Dopler. Na dopleru mi je ustanovljeno, da sam zivotno ugrozena te sam nakon mesec dana i operisana i ugradjen mi je graft. Htela sam ovako upoznati svakog da AAA nekada ima simtome koje lekari ne mogu da prepoznaju a posledice mogu biti katastrofalne. Hvala!
Poštovani, pregled ehoangiografijom donjih ekstremiteta pokazuje arteriosklerotični plak sa stenozom 50% u AFD desno. Znojim se, gubim na težini, bolovi u slabinskom delu, kukovima, trnjenje nogu, slabo hodanje sa bolom, slabost mišića nogu. Imam 65 god. Da li postoji opasnost od abdominalne aneurizme. Imam polineuropatiju, v. Pritisak, tinitus, operisana 8 x. Hvala. S, poštovanjem.
Izuzetno koristan članak. Sve pohvale autoru.
Perfektan članak. Opširan i odličan za studente medicine...
Vaš komentar nam je veoma dragocen, molimo upišite ga ovde
Porodica i zdravlje
Prijavite se
Dobro došli! Unesite svoje login podatke